
Confira, a seguir, as principais perguntas e respostas sobre a doença (com base na OMS e na Organização Pan-Americana da Saúde):
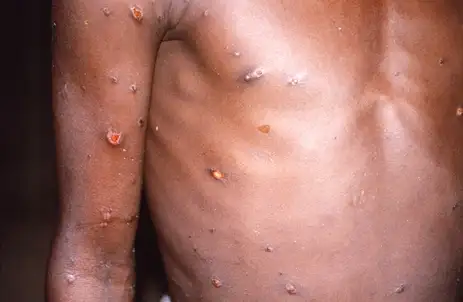 Foto: CDC/BRIAN W.J. MAHY
Foto: CDC/BRIAN W.J. MAHYA Organização Mundial da Saúde (OMS) declarou que o cenário de mpox no continente africano constitui emergência em saúde pública de importância internacional, em razão do risco de disseminação global da doençae de uma potencial nova pandemia. Este é o mais alto nível de alerta da entidade.![]()
![]()
De acordo com a organização, surtos da doença vêm sendo reportados na República Democrática do Congo, há mais de uma década, e as infecções têm aumentado de forma sustentada ao longo dos últimos anos. Em 2024, os casos já superam o total registrado ao longo de todo o ano de 2023 e somam mais de 14 mil, além de 524 mortes.
O Estado de São Paulo concentra mais da metade dos casos de mpox registrados no Brasil em 2024, com um total de 427 registros confirmados ou prováveis, representando 51,5% do total de 836 casos no país. Este número é 112 casos a mais do que o contabilizado entre janeiro e julho deste ano, conforme o último boletim do Ministério da Saúde divulgado na última semana.
Causada pelo vírus Monkeypox, a doença pode se espalhar entre pessoas e, ocasionalmente, do ambiente para pessoas, por meio de objetos e superfícies, que foram tocados por um paciente infectado. Em regiões onde o vírus está presente entre animais selvagens, a doença também pode ser transmitida para humanos que tenham contato com os animais infectados.
Embora algumas pessoas apresentem sintomas menos graves, outras podem desenvolver quadros mais sérios e necessitar de atendimento em unidades de saúde. O sintoma mais comum da doença é a erupção na pele, semelhante a bolhas ou feridas, que pode durar de duas a quatro semanas. Pode começar com ou ser seguido de febre, dor de cabeça, dores musculares, dores nas costas, apatia e gânglios inchados. A erupção cutânea pode afetar o rosto, as palmas das mãos, as solas dos pés, a virilha, as regiões genitais e/ou anal.
As lesões também podem ser encontradas na boca, na garganta, no ânus, no reto, na vagina ou nos olhos. O número de feridas pode variar de uma a milhares. Algumas pessoas desenvolvem ainda inflamação no reto, que pode causar dor intensa, além de inflamação dos órgãos genitais, provocando dificuldade para urinar.
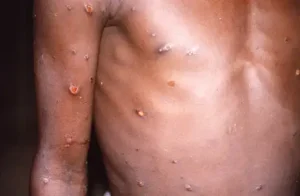
Paciente com lesões na pele provocadas mpox, na República Democrática do Congo – Foto: CDC/BRIAN W.J. MAHY
O vírus se espalha de pessoa para pessoa por meio do contato próximo com alguém infectado, incluindo falar ou respirar próximos uns dos outros, o que pode gerar gotículas ou aerossóis de curto alcance; contato pele com pele, como toque ou sexo vaginal/anal; contato boca com boca; ou contato boca e pele, como no sexo oral ou mesmo o beijo na pele. Durante o surto global de 2022/2023, a infecção se espalhou sobretudo por via sexual.
Pessoas com mpox são consideradas infecciosas até que todas as lesões tenham formado crostas e essas crostas caiam, formando uma nova camada de pele. A doença também pode ser transmitida enquanto as lesões nos olhos e no restante do corpo (boca, garganta, olhos, vagina e ânus) não cicatrizarem, o que geralmente leva de duas a quatro semanas.
É possível que o vírus persista por algum tempo em vestimentas, roupas de cama, toalhas, objetos, eletrônicos e superfícies que tenham sido tocadas por uma pessoa infectada. Outra pessoa que toque nesses objetos pode adquirir o vírus se tiver cortes ou escoriações ou mesmo ao tocar olhos, nariz, boca e outras membranas mucosas sem antes lavar as mãos.
A mpox pode ser transmitida durante a gravidez, da gestante para o feto, e durante ou após o parto, através do contato pele a pele.
O vírus também pode ser transmitido para humanos quando a pessoa entra em contato com um animal infectado, incluindo algumas espécies de macacos e roedores terrestres (como esquilos). O contato, nestes casos, pode acontecer por meio de mordidas e arranhões ou durante atividades como caça e preparo do alimento. O vírus pode ser contraído ainda através da ingestão de animais infectados, caso a carne não esteja bem cozida.
Qualquer pessoa que tenha contato físico próximo com alguém que apresente sintomas de mpox ou com um animal infectado corre risco de infecção. É provável que as pessoas vacinadas contra a varíola humana tenham certa proteção contra a mpox. Entretanto, é pouco provável que jovens tenham sido vacinados contra a varíola humana, já que a distribuição das doses foi praticamente interrompida em todo o mundo por ser a primeira doença humana erradicada, ainda em 1980. Mesmo vacinados contra a varíola humana, devem adotar medidas de proteção.
Recém-nascidos, crianças e pessoas com imunodepressão pré-existente correm risco de apresentar sintomas mais graves e de morte por mpox. Profissionais de saúde também apresentam risco elevado devido à maior exposição ao vírus.
O risco de infecção por mpox não se limita a pessoas sexualmente ativas, gays, bissexuais e homens que fazem sexo com homens (HSH).
Qualquer pessoa que tenha contato próximo com alguém que apresente sintomas está em risco e qualquer pessoa com múltiplos parceiros sexuais também está em risco.
Na maioria dos casos, os sintomas da doença desaparecem sozinhos em poucas semanas, mas, em algumas pessoas, o vírus pode provocar complicações médicas e mesmo a morte. Recém-nascidos, crianças e pessoas com imunodepressão pré-existente correm maior risco de sintomas mais graves e de morte pela infecção.
Quadros graves causados pela mpox podem incluir lesões maiores e mais disseminadas (especialmente na boca, nos olhos e em órgãos genitais), infecções bacterianas secundárias de pele ou infecções sanguíneas e pulmonares. As complicações se manifestam ainda por meio de infecção bacteriana grave causada pelas lesões de pele, encefalite, miocardite ou pneumonia, além de problemas oculares.
Pacientes com mpox grave podem precisar de internação, cuidados intensivos e medicamentos antivirais para reduzir a gravidade das lesões e encurtar o tempo de recuperação. Dados disponíveis mostram que entre 0,1% e 10% das pessoas infectadas pelo vírus morreram, sendo que as taxas de mortalidade podem divergir por conta de fatores como acesso a cuidados em saúde e imunossupressão subjacente.
Você pode reduzir o risco de infecção limitando o contato com pessoas que estão sob suspeita de mpox ou que foram diagnosticadas com a doença:
– Quando se aproximar de alguém infectado, a pessoa doente deve utilizar máscara (comum ou cirúrgica), sobretudo se tiver lesões na boca ou se estiver tossindo. Você também deve usar máscara.
– Evite o contato pele a pele sempre que possível e use luvas descartáveis se precisar ter contato direto com as lesões.
– Use máscara ao manusear vestimentas ou roupas de cama do doente, caso a pessoa infectada não possa fazê-lo sozinha.
– Lave regularmente as mãos com água e sabão ou utilize álcool em gel, especialmente após o contato com uma pessoa infectada.
– Roupas, lençóis, toalhas, talheres e pratos dos infectados devem ser lavados com água morna e detergente.
– Limpe e desinfete todas as superfícies contaminadas e descarte os resíduos contaminados (como curativos) de forma adequada.
– Em países onde há animais portadores do vírus Mpox, evite contato desprotegido com animais selvagens, sobretudo se estiverem doentes ou mortos (incluindo contato com carne e sangue do animal).
– Alimentos com partes de animais devem ser bem cozidos antes de serem consumidos.
Os sintomas da doença, muitas vezes, desaparecem por conta própria, sem a necessidade de tratamento. É importante cuidar da pele que apresenta erupções, deixando-as secar ou, se possível, cobrindo-as com um curativo úmido para proteger a área.
Evite tocar em qualquer ferida na boca ou nos olhos. Pode-se utilizar enxaguantes bucais e colírios, desde que se evitem produtos com cortisona.
O profissional de saúde pode recomendar o uso de imunoglobulina vaccinia (VIG) para casos graves. Um antiviral desenvolvido para tratar a varíola humana, o tecovirimat, comercializado como TPOXX, também foi aprovado para o tratamento da mpox.
Anos de estudo levaram ao desenvolvimento de doses atualizadas e mais seguras para a varíola humana. Três delas (MVA-BN, LC16 e OrthopoxVac) também foram aprovadas para a prevenção da mpox. De acordo com a OMS, apenas pessoas que estão em risco (como alguém que teve contato próximo com um paciente) ou que integram algum grupo de alto risco para exposição ao vírus devem ser consideradas para a vacinação.
A imunização em massa contra a mpox, neste momento, não é recomendada.
Publicado em: 4 de setembro de 2024





